Признаки
Основные признаки острого гломерулонефрита включают:
- моча темного цвета
- затрудненное мочеиспускание
- гематурия - кровь в моче
- жжение при мочеиспускании
- боль при мочеиспускании
- боль в мочевом пузыре
- боль в почках
Какой врач дает направление
Первичной диагностикой острого гломерулонефрита занимаются следующие специалисты:
- Нефролог
Способы диагностики
Протокол диагностики заболевания может включать:
- ультразвуковое исследование почек
- магнитно-резонансная томография почек
- магнитно-резонансная томография надпочечников
- компьютерная томография почек
- биопсия почек
- ультразвуковое исследование надпочечников
- ультразвуковое исследование мочевого пузыря
- общий анализ мочи
- магнитно-резонансная томография мочевого пузыря
- бактериальный посев мочи
После диагностики
По результатам первичной диагностики могут быть назначена консультация со следующими специалистами:
- Нефролог
- Физиотерапевт
- Хирург
Признаки острого гломерулонефрита на УЗИ
Острый гломерулонефрит на сонограммах может проявляться следующими признаками:
- Увеличение размеров почек. Воспаление в клубочках почек приводит к отеку и значительному увеличению объема почек. Расширение почек может быть равномерным, охватывающим оба органа, и является результатом накопления жидкости в межклеточном пространстве.
- Нечеткость и изменение контуров почек. Воспалительный процесс вызывает отек паренхимы, что приводит к размытости и деформации обычных четких контуров почек и делают почки визуально более округлыми и менее определенными по форме.
- Утолщение коркового слоя. В результате отека и воспаления корковый слой почек может становиться более утолщенным, что связано с накоплением воспалительной жидкости и клеточных элементов.
- Отек периферических тканей. В области вокруг почек может наблюдаться увеличение объема мягких тканей, что также связано с воспалительным процессом и задержкой жидкости. Отек периферических тканей может создавать впечатление «раздутости» почек на сонограммах.
- Сложности в дифференциации корково-медуллярного соединения. Воспаление и отек приводят к сглаживанию различий между корковым и мозговым слоями почек, что затрудняет их дифференциацию на УЗИ. В норме эти слои четко различимы, но при остром гломерулонефрите их границы могут стать неясными.
- Увеличение объема почечной паренхимы. Из-за воспалительного процесса почечная паренхима может значительно увеличиваться в объеме, что приводит к ее диффузному утолщению и связано с отеком и накоплением воспалительного экссудата в тканях почек.
- Изменение отношения коркового слоя к мозговому. При остром гломерулонефрите корковый слой может визуально преобладать над мозговым, что связано с выраженным отеком и воспалением в основном в корковом слое.
Как выглядит острый гломерулонефрит на сканах УЗИ
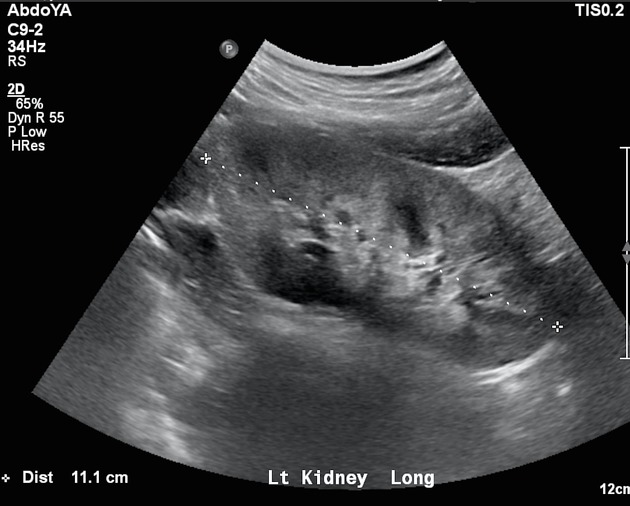 Почки визуализируются как увеличенные структуры с диффузно повышенной эхогенностью паренхимы. Воспаление приводит к утолщению паренхимы, что проявляется на УЗИ как более яркое, гиперэхогенное изображение, по сравнению с нормальной тканью почек.
Почки визуализируются как увеличенные структуры с диффузно повышенной эхогенностью паренхимы. Воспаление приводит к утолщению паренхимы, что проявляется на УЗИ как более яркое, гиперэхогенное изображение, по сравнению с нормальной тканью почек.
Контуры почек могут казаться размытыми и менее четкими. Из-за воспалительного отека границы органа теряют свою обычную четкость, что создает эффект размытых контуров на фоне окружающих тканей.
Отек паренхимы может проявляться в виде участков с неоднородной эхогенностью, где нормальная ткань перемежается с гипоэхогенными зонами, указывающими на скопление жидкости и воспалительных элементов.
Сосудистый рисунок почек может быть менее выражен, так как воспалительный процесс приводит к нарушению микроциркуляции, что выражается в ослабленном эхосигнале от сосудистых структур в пораженной паренхиме, что создает более однородное изображение без четкой визуализации мелких сосудов.
Что хорошо покажет УЗИ почек при остром гломерулонефрите
- УЗИ позволяет точно определить увеличение размеров почек, что связано с отеком паренхимы и воспалительными изменениями, утолщение паренхимы, что является следствием воспалительного процесса и может охватывать как корковый, так и мозговой слои почек.
- Сонография помогает оценить изменение соотношения между корковым и мозговым слоями почек. При остром гломерулонефрите корковый слой может визуально преобладать из-за выраженного воспаления и отека.
- УЗИ может показать изменения в капсуле почки, такие как утолщение или изменение её контуров, что связано с воспалительным процессом и увеличением объема почек.
- Исследование позволяет оценить общий объем почечной ткани, который увеличивается в результате воспалительного процесса и отека, что помогает понять масштаб изменений, происходящих в почках.
- УЗИ четко отображает изменение положения почек, которое может происходить из-за воспаления и увеличения их размеров, что позволяет определить, насколько сильно воспалительный процесс повлиял на анатомию почек.
Что плохо покажет УЗИ при остром гломерулонефрите
- Корково-мозговое дифференцирование становится затруднительным, так как воспаление и отек вызывают сглаживание границы между корковым и мозговым слоями, что проявляется как уменьшение контрастности между этими слоями, что делает их визуально более однородными.
- УЗИ не способно визуализировать клеточные изменения и нарушения структуры почечных клубочков, которые являются ключевыми в патогенезе острого гломерулонефрита. Эти изменения видны только на гистологическом уровне.
- Исследование не позволяет оценить состояние мелких капилляров в клубочках, такие как их сужение, тромбоз или разрушение, что является важным аспектом при остром гломерулонефрите.
- Обследование не оценивает функциональные аспекты почечной деятельности, такие как фильтрационная способность клубочков или степень нарушения реабсорбции, что является критически важным для понимания тяжести заболевания.
Какие дополнительные обследования потребуются после УЗИ
- Исследование мочи на наличие белка (протеинурия), эритроцитов (гематурия), лейкоцитов и цилиндров.
- Оценка уровней креатинина, мочевины, общего белка и альбумина, а также электролитов (натрий, калий) помогает оценить функцию почек и степень азотемии, что важно для диагностики и мониторинга острого гломерулонефрита.
- Определение уровней комплемента (С3, С4), антител к базальной мембране клубочков (анти-ГБМ), антинуклеарных антител (АНА), и антистрептолизина О (АСЛО). Эти тесты помогают выявить аутоиммунные или постинфекционные причины острого гломерулонефрита.
- В сложных или неясных случаях, биопсия почек может быть необходима для гистологической оценки почечной ткани, что помогает уточнить диагноз, выявить тип и степень поражения клубочков и определить наилучший метод лечения.
- Экскреторная урография - это рентгенологическое исследование с использованием контрастного вещества, которое позволяет оценить проходимость мочевыводящих путей и функциональную активность почек, что может быть нарушено при остром гломерулонефрите.
- Поскольку острый гломерулонефрит часто сопровождается повышением артериального давления (гипертензией), регулярное измерение давления важно для оценки степени поражения почек и риска сердечно-сосудистых осложнений.
- Клиренс креатинина помогает оценить скорость клубочковой фильтрации (СКФ), что важно для определения степени почечной недостаточности и мониторинга прогрессирования заболевания.
Список литературы:
- Ракитянская И.А. Острый гломерулонефрит // Нефрология—2000.-Т.4, №2 С. 76-78.
- Тишина И.В., Конуровский В.В. Анализ частоты и выраженности клинико-лабораторных показателей при различных вариантах течения острого гломерулонефрита // Дальневост. мед. журн — 2000.-№1- С. 62-64.
- Ковальчук JI.B. Иммунологические аспекты острого гломерулонефрита / JI.В .Ковальчук, В.И. Синюхина // Урология. 2002. — №1. С. 7-11.
- Рябов, С.И. Этиология острого гломерулонефрита / С.И. Рябов, H.A. Ракитянская, Наджиб Ваза Абу-Асба // Нефрология. - 2000. - Т. 5, № 1. -С. 7-16.
- Адо М.А. Вопросы диагностики и лечения гломерулонефрита // Клин. мед. 1989. - № 4. - С. 24-29.