Перелом ноги - это трещина в одной из костей нижней конечности. Распространенными причинами являются падения, автомобильные аварии и спортивные травмы. Простое падение может привести к перелому одной или обеих костей голени. Однако перелом бедренной кости маловероятен без более значительной травмы. Во время автомобильной аварии есть вероятность сломать обе кости ноги. Переломы могут произойти, когда колени при столкновении ударяются о приборную панель. Гиперэкстензия ноги во время занятий контактными видами спорта может привести к перелому. Прямой удар - например, клюшкой или телом соперника - тоже может привести к перелому. Стрессовые переломы - это крошечные трещины, которые образуются в несущих вес костях тела, в том числе и в кости голени. Переломы могут возникать при остеопорозе. Стрессовые переломы часто являются результатом регулярных нагрузок на кости ног в результате физической активности, например: бег, балет, баскетбол, марш.
Виды переломов
Признаки:
- сложности с переносом веса на ногу
- синяки и кровоподтеки
- отек голеностопа
- боль в пятке
- хруст в пятке
Признаки:
- отек пальцев ног
- покраснение пальцев ног
- боль в пальцах ног
Признаки:
- отек щиколотки
- хруст в голеностопе
- покраснение голеностопа
- уменьшение диапазона движения голеностопа
- отек голеностопа
- синяки и кровоподтеки
- невозможность нагрузить голеностоп и стопу
- боль в голеностопе
- боль в лодыжке
- деформация кости
- выпирание кости из-под кожи
- чувство скованности в голеностопе - тугоподвижность голеностопа
Признаки:
- уменьшение диапазона движения голеностопа
- хруст в голеностопе
- чувство жжения в голеностопе
- покраснение голеностопа
- отек стопы
- отек голеностопа
- онемение в стопе
- невозможность нагрузить голеностоп и стопу
- жжение в стопе
- боль при разгибании пальцев стопы
- боль в стопе при ходьбе
- боль в стопе при подъеме на носки
- боль в стопе
- боль в своде стопы
- боль в голеностопе
Признаки:
- отек голеностопа
- онемение в стопе
- невозможность нагрузить голеностоп и стопу
- жжение в стопе
- боль при разгибании пальцев стопы
- боль в стопе при ходьбе
- боль в стопе при подъеме на носки
- боль в стопе
- боль в своде стопы
- боль в голеностопе
- отек лодыжки
- боль в лодыжке
Признаки:
- хруст в голеностопе
- уменьшение диапазона движения голеностопа
- покраснение голеностопа
- отек голеностопа
- чувство жжения в голеностопе
- отек голени
- онемение и покалывание голени
- невозможность нагрузить голеностоп и стопу
- боль в голеностопе
- боль в голени
Признаки:
- чувство скованности в голеностопе - тугоподвижность голеностопа
- чувство жжения в голеностопе
- хруст в голеностопе
- уменьшение диапазона движения голеностопа
- покраснение голеностопа
- отек голеностопа
- отек голени
- онемение и покалывание голени
- невозможность нагрузить голеностоп и стопу
- боль в голеностопе
- боль в голени
Признаки:
- чувство скованности в бедре - тугоподвижность бедра
- боль в бедре
- чувство скованности в тазу - тугоподвижность
- уменьшение диапазона движения тазобедренных суставов
- отек тазобедренного сустава
- боль в тазобедренной области
Признаки:
- увеличение объема сустава
- воспаление суставов
- боль в суставе
- скопление жидкости в суставе
- деформация кости
- выпирание кости из-под кожи
- боль в костях
Признаки:
- изменение цвета кожи
- отек кожи
- боль в суставе
- деформация кости
- выпирание кости из-под кожи
- боль в костях
- частые переломы
Признаки:
- скопление жидкости в суставе
- деформация кости
- выпирание кости из-под кожи
- боль в области косточки
- боль в костях
Признаки:
- увеличение объема сустава
- скопление жидкости в суставе
- отек тазобедренного сустава
- звук щелчка при движении сустава
- воспаление суставов
- боль при сгибании коленного сустава
- боль в суставе
- артралгия - боль в нескольких суставах
- нестабильность и частые вывихи сустава
Какой врач дает направление
Первичной диагностикой перелома ноги занимаются следующие специалисты:
- Травматолог
- Ортопед
Способы диагностики
Протокол диагностики заболевания может включать:
- магнитно-резонансная томография голеностопного сустава
- рентген пятки
- компьютерная томография стопы
- рентгенография пальца
- рентгенография голеностопного сустава
- компьютерная томография голеностопного сустава
- ультразвуковое исследование стопы
- ультразвуковое исследование голеностопного сустава
- рентгенография стопы
- магнитно-резонансная томография стопы
- рентгенография берцовой кости
- рентгенография тазобедренных суставов
- компьютерная томография тазобедренных суставов
- магнитно-резонансная томография тазобедренных суставов
- исследование синовиальной жидкости - артроскопия
- биопсия костей
- пункция суставной жидкости
- рентгенография суставов
- рентгенография кости
- сцинтиграфия костей
- ультразвуковое исследование лучезапястного сустава
- магнитно-резонансная томография коленного сустава
- компьютерная томография плечевого сустава
- компьютерная томография коленного сустава
После диагностики
По результатам первичной диагностики могут быть назначена консультация со следующими специалистами:
- Травматолог
- Ортопед
- Физиотерапевт
- Врач лечебной физкультуры
- Ревматолог
- Хирург
- Терапевт
Признаки перелома ноги на МРТ
Перелом ноги на томограммах может проявляться следующими признаками:
- Линия перелома может быть различной формы и протяженности в зависимости от типа и тяжести повреждения.
- Вокруг места перелома наблюдается значительный отек костного мозга. Отек указывает на наличие травмы и воспалительного процесса, связанного с повреждением кости.
- Смещение костных фрагментов относительно друг друга. Степень и направление смещения играют важную роль в планировании лечения.
- Гематома в мягких тканях - скопление крови в мягких тканях. Гематома свидетельствует о повреждении сосудов и является индикатором травмы.
- Над местом перелома наблюдается утолщение и воспаление надкостницы. Это реакция на повреждение кости и начало процесса заживления.
- При внутрисуставных переломах возникает повреждение суставного хряща.
- В месте перелома могут быть видны разрывы связок и сухожилий, которые часто сопровождают переломы и требуют отдельной оценки и лечения.
- При наличии внутрисуставного перелома возможно скопление жидкости в суставе, что указывает на реакцию сустава на травму и воспаление.
- Микропереломы указывают на наличие стрессовой травмы или начальную стадию более серьезного повреждения.
Как выглядит перелом ноги на сканах МРТ
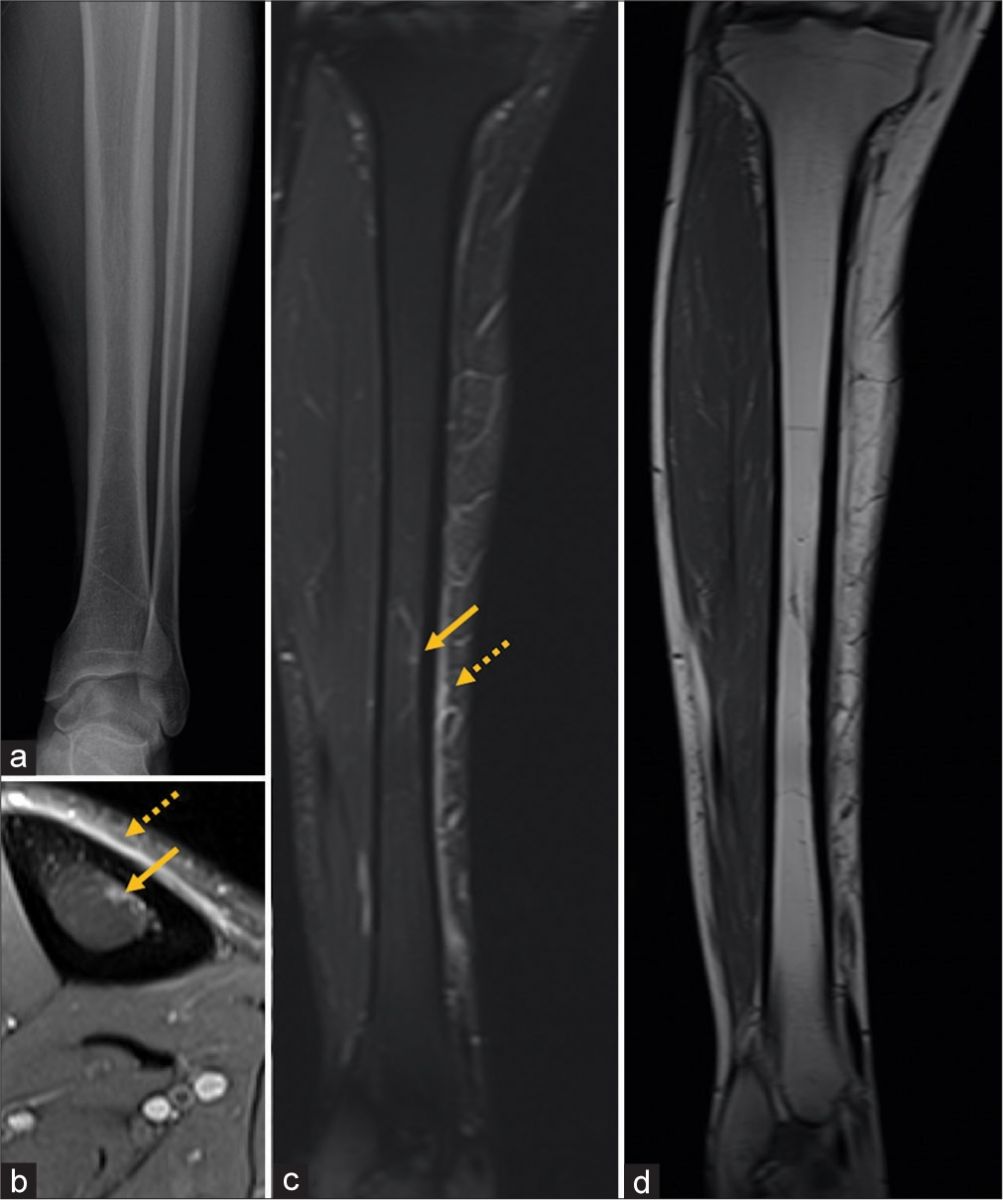 Линия перелома. Линия перелома видна как четкая или размытая полоса, проходящая через костную ткань. Линия может быть прямой, поперечной, косой или спиральной в зависимости от типа перелома. В некоторых случаях наблюдаются множественные линии перелома при сложных повреждениях.
Линия перелома. Линия перелома видна как четкая или размытая полоса, проходящая через костную ткань. Линия может быть прямой, поперечной, косой или спиральной в зависимости от типа перелома. В некоторых случаях наблюдаются множественные линии перелома при сложных повреждениях.
Отек костного мозга. Вокруг перелома костного мозга наблюдается повышенная интенсивность сигнала, что свидетельствует о наличии отека и воспалительного процесса. Отек костного мозга указывает на травматическое повреждение и реакцию на воспаление.
Смещение костных фрагментов. Костные фрагменты могут быть смещены относительно друг друга. Смещение может быть минимальным или значительным, в зависимости от силы травмы и типа перелома. Смещение костных фрагментов влияет на стабильность перелома и выбор методов лечения.
Гематома в мягких тканях. Накопление крови в мягких тканях вокруг места перелома наблюдается как зона повышенной интенсивности сигнала. Гематома указывает на повреждение сосудов и окружающих тканей, что часто сопровождает перелом.
Утолщение надкостницы. В месте перелома наблюдается утолщение и реактивное воспаление надкостницы. Надкостница реагирует на повреждение, участвуя в процессе заживления и регенерации костной ткани.
Повреждение суставного хряща. При внутрисуставных переломах может наблюдаться повреждение суставного хряща, видимое как нарушение целостности и структуры хрящевой ткани.
Разрывы связок и сухожилий. В месте перелома могут быть видны разрывы связок и сухожилий, что является частым сопутствующим повреждением. Разрывы связок и сухожилий могут значительно влиять на функцию конечности и требовать дополнительного лечения.
Скопление жидкости в суставе. При внутрисуставных переломах возможно наличие избыточной жидкости в суставе, видимой как зона повышенной интенсивности сигнала. Скопление жидкости указывает на реакцию сустава на травму и воспаление.
Микропереломы. Наблюдаются мелкие линии перелома или трещины в костной ткани, которые могут быть не видны на рентгеновских снимках. Микропереломы часто свидетельствуют о стрессовом повреждении кости или начальной стадии более серьезного перелома.
Эрозии и деформации костной ткани. Вокруг линии перелома могут наблюдаться участки эрозии и деформации костной ткани, которые свидетельствуют о тяжелом повреждении и возможных осложнениях.
Что хорошо покажет МРТ суставов при переломе ноги
- МРТ детально визуализирует внутреннюю структуру костной ткани, позволяя выявить нарушения в целостности кости, трещины и линии перелома, что помогает оценить степень и тип повреждения кости.
- Томография точно визуализирует состояние мышц, сухожилий и связок вокруг перелома, выявляя их повреждения, что помогает оценить степень травмы и планировать комплексное лечение.
- Сканирование позволяет детально рассмотреть суставные поверхности и определить наличие повреждений хрящевой ткани, которые могут сопровождать внутрисуставные переломы.
- МРТ хорошо показывает утолщение и воспаление надкостницы, что важно для оценки реакции кости на повреждение и процесса заживления, что помогает понять, насколько активно идет регенерация костной ткани.
- Исследование позволяет увидеть состояние синовиальных сумок и суставных капсул, выявить их воспаление или наличие жидкости, что помогает оценить влияние перелома на суставные структуры, и точно визуализирует изменения в окружающих тканях, такие как гематомы и отеки, что важно для комплексной оценки состояния конечности после перелома.
Что плохо покажет МРТ нижней конечности при переломе
- МРТ может не всегда точно визуализировать очень костные отломки, которые могут быть значимыми при сложных переломах. Данные фрагменты могут быть лучше видны на компьютерной томографии.
- Сканирование не всегда четко показывает начальные стадии заживления кости, такие как образование новых костных тканей на месте перелома.
- МРТ может не всегда точно выявить трещины в костной ткани, которые могут быть предвестниками более серьезных повреждений. Эти мелкие повреждения могут требовать дополнительных методов исследования на МСКТ для точной диагностики.
- Обследование не всегда четко отображает тонкие кальцификаты, которые могут образовываться в зоне перелома или в мягких тканях вокруг него. Эти отложения могут быть лучше видны на рентгенографии или КТ.
- МРТ может не всегда точно визуализировать мелкие скопления крови в костном мозге, которые могут быть важны для оценки степени повреждения и внутреннего кровоизлияния.
- Исследование не является оптимальным методом для оценки поверхностных повреждений кожи и подкожных тканей, таких как небольшие разрывы или ушибы, которые могут сопутствовать перелому.
- Сканирование может не всегда четко отображать все детали процесса ремоделирования кости на поздних стадиях заживления, когда формируются новые костные структуры и происходит реструктуризация костной ткани.
Какие дополнительные обследования потребуются после МРТ
- Рентгенография костей ноги позволяет получить обзорное изображение костных структур ноги и выявить видимые линии перелома, которые могут быть нечеткими на томограммах. Рентген часто используется для подтверждения диагноза и мониторинга заживления кости.
- Компьютерная томография костей нижних конечностей предоставляет детализированные изображения костей ноги и помогает лучше визуализировать мелкие костные отломки и сложные переломы. Компьютерная томография особенно эффективна для оценки внутрисуставных переломов и планирования хирургического вмешательства.
- Лабораторные анализы крови включают общий анализ крови, уровень С-реактивного белка и скорость оседания эритроцитов и помогают выявить наличие воспалительного процесса и оценить общее состояние пациента.
- Электромиография нервов и мышц ноги используется для оценки функции нервов и мышц, особенно если перелом сопровождается неврологическими симптомами и помогает определить степень повреждения нервных структур.
- Артроскопия сустава ноги представляет собой минимально инвазивное хирургическое исследование, позволяющее визуально осмотреть внутреннюю часть сустава и активно используется для оценки внутрисуставных повреждений и проведения лечебных манипуляций.
- Денситометрия костей проводится для оценки плотности костной ткани, особенно у пациентов с подозрением на остеопороз и помогает определить риск повторных переломов и выбрать подходящую терапию.
- Функциональные тесты и физиотерапевтические оценки нижних конечносте й проводятся для оценки двигательных функций и состояния конечности после перелома и помогают разработать план реабилитации и восстановить нормальную функцию ноги.
Список литературы:
- Дзахов, С. Д. Оперативные методы коррекции костей при переломах нижних конечностей. - М.: Медицина, 2016. - 365 c
- Айвазян В.П., Тумян Г.А., Оганян В.Э. Некоторые особенности лечения множественных диафизарных переломов длинных трубчатых костей нижних конечностей // Мед. вестн. Эребуни. 2010. № 3(43). С. 35-39.
- Трубников, В.Ф. Ортопедия и травматология / В.Ф. Трубников. – М.: Медицина, 2012. – 392 с.
- Атясов Н.И. Реабилитация больных с переломами костей конечностей и их последствиями / Н.И. Атясов // Гений Ортопедии. 1996. № 2/3. С. 82
- Заломаева А. П., Егорова Е. А., Петрова Е. И. Лучевая диагностика переломов костей нижних конечностей // 2013. № 5. С. 42–46.