Признаки
Основные признаки гломерулонефрита включают:
- высокое артериальное давление
- гематурия - кровь в моче
- общая слабость в теле
- головная боль
- тошнота
- потеря аппетита
- озноб и дрожь
- высокая температура или жар
- частое мочеиспускание
- отек ног
- отек лица
- отек вокруг глаз
- боль в правом боку
- боль в левом боку
- боль в пояснице
- сухость во рту
- полидипсия - повышенная жажда
Какой врач дает направление
Первичной диагностикой гломерулонефрита занимаются следующие специалисты:
- Нефролог
Способы диагностики
Протокол диагностики заболевания может включать:
- биопсия почек
- общий анализ крови
- ультразвуковое исследование почек
- ультразвуковое исследование сосудов почек
- компьютерная томография почек
После диагностики
По результатам первичной диагностики могут быть назначена консультация со следующими специалистами:
- Нефролог
Признаки гломерулонефрита на УЗИ
Гломерулонефрит на cонограммах может проявляться следующими признаками:
- В результате воспалительного процесса почки могут увеличиваться в объеме, что связано с отеком паренхимы и интерстициальной ткани.
- Воспаление может привести к неровности контуров почек, что указывает на отек и возможные очаги воспаления в корковом и мозговом слоях.Корковый слой почки может быть утолщен, что указывает на воспаление гломерул и окружающей ткани. Данное утолщение часто ассоциируется с повышенной клеточной инфильтрацией.
- Паренхима почек может выглядеть неоднородной и диффузно измененной из-за воспалительных процессов, что проявляется в виде размытых и нечетких границ между корковым и мозговым слоями.
- Воспалительный процесс может вызвать нарушение оттока мочи, что приводит к расширению лоханок и чашечек, создавая картину гидронефроза.
- В почечной паренхиме могут появляться мелкие кисты или псевдокисты, образованные вследствие воспаления и некроза тканевых участков.
- В тяжелых случаях гломерулонефрита почки могут изменять свою форму, становясь более округлыми или асимметричными из-за хронического воспаления и фиброза.
- Состояние может вызывать сужение почечных артерий и вен, что ведет к нарушению кровоснабжения почек и дальнейшему повреждению ткани.
- Капсула почки может быть утолщенной или иметь неровные границы из-за хронического воспаления.
- На поздних стадиях гломерулонефрита почечная ткань может замещаться фиброзной тканью, что приводит к уменьшению размеров почек и изменению их структуры.
Как выглядит гломерулонефрит на УЗИ
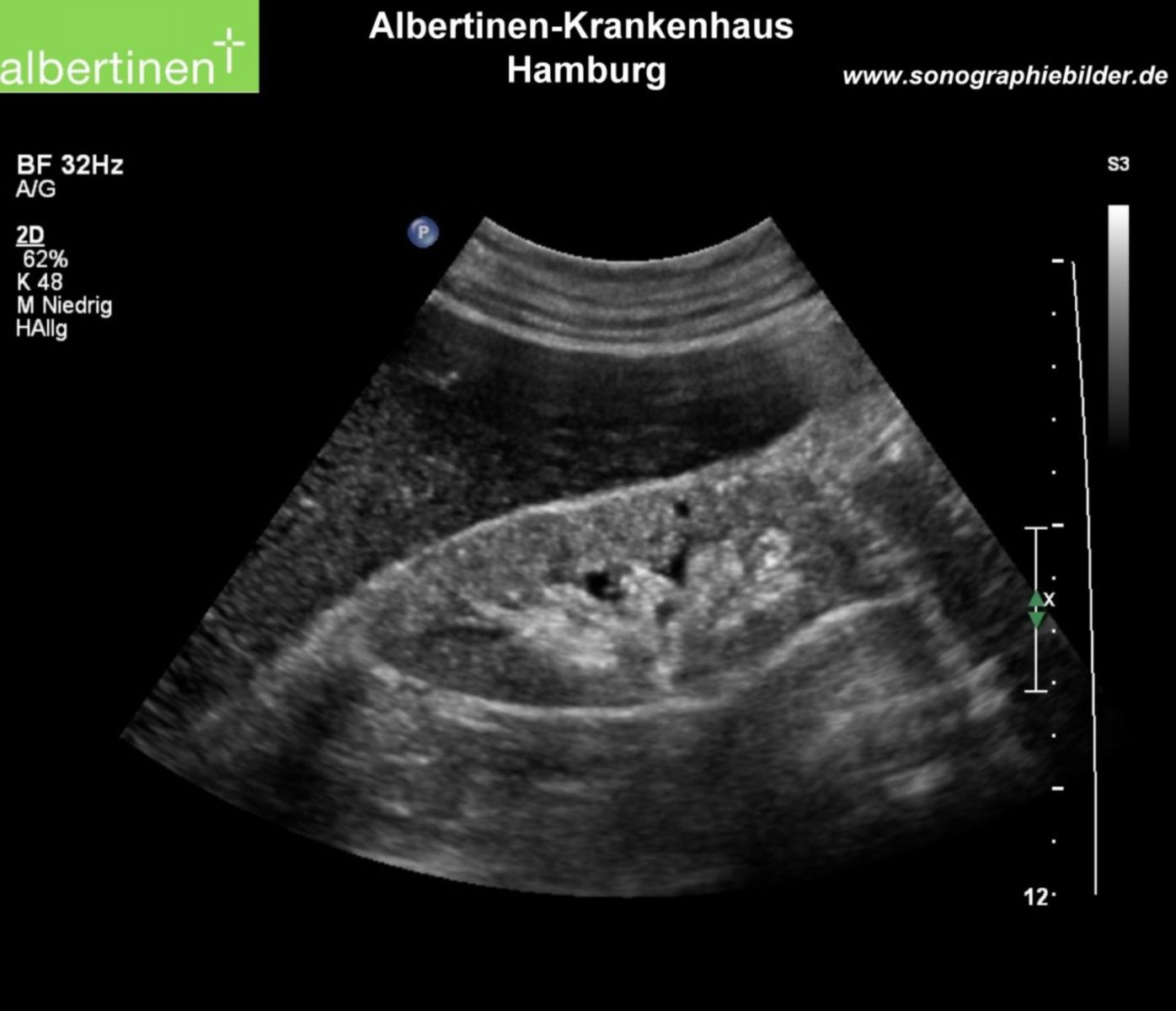 Корковый слой почек может быть гиперэхогенным по сравнению с нормальной тканью, что связано с воспалением и отеком.
Корковый слой почек может быть гиперэхогенным по сравнению с нормальной тканью, что связано с воспалением и отеком.
Паренхима почек может выглядеть неоднородной с участками гиперэхогенности и гипоэхогенности, что отражает воспалительные и фиброзные изменения.
На сонограммах могут быть размыты границы между корковым и мозговым слоями почек, делая их менее различимыми, что связано с распространением воспалительного процесса.
Почки могут быть увеличены в объеме и выглядеть больше нормальных размеров, что связано с воспалением и отеком тканей.
Внутренние структуры почек, такие как лоханки и чашечки, могут быть расширены и выглядеть гипоэхогенными из-за нарушения оттока мочи.
Контуры почек могут быть неровными и размытыми, что указывает на воспаление и отек, что проявляется как нечеткие границы на ультразвуковых изображениях.
Воспаление может привести к утолщению стенок почечных артерий и вен, которые могут выглядеть гиперэхогенными на сканах.
В почечной паренхиме могут быть видны мелкие кисты или псевдокисты, которые проявляются как анэхогенные или гипоэхогенные участки.
Воспалительный процесс может вызывать диффузные изменения эхогенности почек, что приводит к неоднородной картине на сонограммах.
В области отека ткани почек могут проявляться гипоэхогенными участками, что указывает на накопление жидкости в тканях.
Что хорошо покажет УЗИ почек при гломерулонефрите
- УЗИ почек позволяет точно измерить размеры почек и выявить их увеличение, что часто связано с воспалением и отеком тканей.
- Сонография хорошо визуализирует неоднородную структуру почечной паренхимы, что указывает на воспалительные процессы и фиброзные изменения.
- Сканирование может точно определить утолщение коркового слоя почек, что является признаком воспаления гломерул и окружающей ткани, и позволяет оценить степень отека почечной ткани, что проявляется в виде гипоэхогенных участков на изображениях.
- Сканирование помогает увидеть неровные и размытые контуры почек, что связано с отеком и воспалением, и четко визуализирует расширение внутренних структур почек, таких как лоханки и чашечки, что может быть связано с нарушением оттока мочи.
- УЗИ позволяет обнаружить мелкие кисты или псевдокисты в почечной паренхиме, что является результатом воспаления и некроза ткани.
- Допплерография хорошо показывает утолщение стенок почечных артерий и вен, что может быть связано с васкулитом или воспалительным процессом.
Что плохо покажет УЗИ почек при гломерулонефрите
- УЗИ не оценивает функциональные параметры, такие как клубочковая фильтрация, канальцевая реабсорбция и секреция, что требует лабораторных анализов крови и мочи, и не выявляет изменения в уровнях электролитов или метаболических продуктов, связанных с нарушением функции почек, что требует биохимического анализа крови.
- Обследование не оценивает системные последствия гломерулонефрита, такие как гипертония или анемия, что требует комплексного клинического обследования.
- Исследование не всегда может различить различные типы гломерулонефрита (например, постстрептококковый, мембранозный, IgA-нефропатия), что требует гистологического анализа и иммунологических исследований.
- Сканирование может не показать детальные изменения глубоко в ткани почек, которые могут требовать биопсии для точной диагностики.
- Обследование не выявляет молекулярные и генетические изменения, которые могут способствовать развитию гломерулонефрита и не выявляет конкретные инфекционные или аутоиммунные причины гломерулонефрита, что требует специализированных лабораторных тестов.
Какие дополнительные обследования потребуются после УЗИ
- Лабораторные анализы крови включают общий анализ крови (ОАК) для выявления признаков воспаления, биохимический анализ крови для оценки функции почек (уровни креатинина, мочевины), электролитов и кислотно-щелочного баланса.
- Общий анализ мочи для выявления признаков гломерулонефрита, таких как протеинурия (белок в моче), гематурия (кровь в моче) и цилиндрурия (наличие цилиндров). Также может быть проведен суточный анализ мочи для оценки уровня белка.
- Исследования для выявления антител, таких как анти-стрептолизин О (АСЛО), антинуклеарные антитела (АНА), антитела к базальной мембране гломерул (анти-ГБМ), а также уровни комплемента (C3, C4), что может помочь в диагностике различных форм гломерулонефрита.
- Биопсия почки с последующим гистологическим анализом ткани помогает точно определить тип гломерулонефрита и степень повреждения почек.
- Сцинтиграфия почек позволяет оценить функцию почек и выявить возможные нарушения кровотока или экскреторной функции.
- Компьютерная томография почек или магнитно-резонансная томография почек помогают более детально оценить структурные изменения в почках и окружающих тканях, которые могут быть не видны на УЗИ.
- Ангиография почечных сосудов позволяет оценить состояние сосудов почек, выявить возможные стенозы или аневризмы, которые могут способствовать развитию гломерулонефрита.
Список литературы:
- Гломерулонефрит: клинические рекомендации. Глава 16 // Рациональная фармакотерапия в нефрологии / Н. А. Мухин, Л. В. Козловская, Е. М. Шилов; под общ. ред. Н. А. Мухина, Л. В. Козловской, Е. М. Шилова. – М. : Литтерра, 2008. – С. 146-189.
- Тареева, И.Е. Гломерулонефриты: клиника, лечение / И.Е. Тареева // Русский медицинский журнал. – 2000. – Т. 8, № 3. – С. 121-123. 5. Шилов, Е.М.
- Нефрология: учебное пособие для послевузовского образования. – М.: Издательская группа «ГЭОТАР-Медиа», 2007. – C. 200-323.
- Тареева, И.Е. Лечение гломерулонефритов / И.Е. Тареева, Е.М. Шилов, Т.Н. Краснова. – М.: Медицина, 2000. – 70 с.
- Пыков, М. И. Ультразвуковая диагностика: учебник. Том 2. Уронефрология / М. И. Пыков, А. И. Гуревич, Н. А. Кошечкина ; Под ред. М. И. Пыкова-Москва: издательский дом Видар-М, 2014. – 240 с.